 Глаукома относится к группе заболеваний глаза, характеризующихся постоянным или периодическим повышением внутриглазного давления вследствие нарушения нормального притока или оттока внутриглазной жидкости с последующим развитием специфических дефектов поля зрения и атрофией зрительного нерва с его экскавацией.
Глаукома относится к группе заболеваний глаза, характеризующихся постоянным или периодическим повышением внутриглазного давления вследствие нарушения нормального притока или оттока внутриглазной жидкости с последующим развитием специфических дефектов поля зрения и атрофией зрительного нерва с его экскавацией.
Передняя камера глаза расположена между задней поверхностью роговицы и передней поверхностью радужки. Ее максимальная глубина в центре — до 3,5 мм, а к периферии постепенно сужается, где и образуется угол передней камеры. Этот угол образуется в месте перехода радужки в ресничное тело и роговицы — в белковую оболочку глаза. Здесь строма радужки переплетается с роговично-склеральными частями и образует основу (так называемые фонтановы пространства), которые заполнены водянистой влагой.
Водянистая влага, или внутриглазная жидкость — это прозрачный ультрафильтрат крови (без форменных элементов, ферментов, антител), который постоянно образуется в реснитчатом теле, его отростках и частично из сосудов радужки. Отток жидкости из глаза происходит в основном из угла передней камеры в передние ресничные вены и в круговой венозный синус (так называемый шлемов канал), расположенный в склере, а также через сосуды радужки в околососудистое пространство; вдоль вортикозних вен под соединительную оболочку, по периневральным и перивазальным пространствам.
Внутриглазное давление — это давление, которое создает внутреннее содержимого глаза на его стенки. Оно зависит от количества внутриглазной жидкости, количества и давления крови в сосудах глаза. В норме внутриглазное давление варьирует от 18 до 26 мм рт.ст.
Различают глаукому врожденную, первичную и вторичную, офтальмогипертензию, подозрение на глаукому, острый приступ глаукомы.
Врожденная глаукома
Врожденная глаукома возникает вследствие недоразвития или неправильного развития передней камеры глаза. Заболевание, которое проявляется немедленно или быстро после рождения, называют инфантильной глаукомой. Иногда, в случае недостаточно выраженных дефектов развития и из-за действия гомеостатических механизмов, глаукома может возникать в детском возрасте (детская глаукома), а также в подростковом возрасте (подростковая глаукома).
В случае врожденной глаукомы выделяют стадию компенсации — без внешних признаков заболевания. Это состояние новорожденного можно заподозрить при наличии больших глаз с увеличением диаметра роговицы до 11 мм и более (норма — 9 мм). Очень эластичные оболочки глаза новорожденного растягиваются, и глазное яблоко начинает увеличиваться в размере. Развивается гидрофтальм или буфтальм. Через несколько месяцев возникает стадия декомпенсации — развивается роговичный синдром: светобоязнь, слезотечение, тусклость роговицы с линейными помутнениями на задней капсуле. Углубляется передняя камера, резко увеличивается диаметр роговицы, атрофируются радужка и зрительный нерв. Лечение врожденной глаукомы только оперативное.
Первичная глаукома
Первичная глаукома возникает в глазу без каких-либо предварительных органических его заболеваний и чаще у людей старше 40 лет. Это заболевание вызывают как местные, так и общие факторы. Отмечена наследственная предрасположенность. Важное значение в появлении заболевания имеют следующие особенности: генетически-наследственные факторы; основывается на расстройстве процессов возбуждения и торможения в ЦНС, которые приводят к расстройствам регулирования внутриглазного давления; эндокринные и сосудистые расстройства; нервные заболевания (в т.ч. остеохондроз); дистрофия и дегенерация тканей глаза, связанные с возрастными изменениями.
Классификация
Основная классификационная схема разделяет глаукому по форме угла передней камеры (открытоугольная, закрытоугольная, смешанная), по стадии в зависимости от зрительных функций (начальная, развитая, далекозашедшая, терминальная), по состоянию внутриглазного давления (с псевдонормальм — до 27 мм рт.ст.; с умеренно повышенным — 28-32 мм рт.ст., с высоким — более 33 мм рт. ст.), по динамике зрительных функций (стабилизированная — в течение 6 мес — показатели неизменны, нестабилизированная — показатели отрицательные), а также выделяют острый приступ глаукомы, подозрение на глаукому.
Форму глаукомы определяют тем звеном в патогенезе заболевания, которое непосредственно приводит к ухудшению оттока водянистой влаги из глаза. Открытоугольная глаукома возникает после 40 лет, ее чаще наблюдают у мужчин, чем у женщин.
Симптомы
Заболевание развивается незаметно для больного. Иногда больные жалуются на чувство тяжести в глазах, затуманивание зрения, цветные круги вокруг источника света, слезотечение.
Объективно обнаруживают расширение передних ресничных артерий (симптом кобры), дистрофию радужной оболочки, разрушение пигментной каймы, изменения поля зрения со стороны носа (скотома-комета, скотома Бьеррума, скотома Зайделя, концентрическое сужение поля зрения). Во время гониоскопии выявляют широкий, открытый угол передней камеры.
Глаукома также возникает в возрасте более 40 лет, чаще встречается у людей с гиперметропией (поскольку мелкая передняя камера и большой хрусталик способствуют ее развитию), в случае блокады угла передней камеры корнем радужной оболочки. Больные жалуются на затуманивание зрения, снижение остроты зрения, но чаще — на боль в глазу и головную боль.
Симптомокомплекс глаукомы объединяет такие проявления болезни, которые характерны как для врожденной, так и для первичной и вторичной глаукомы. К этому комплексу относятся 5 симптомов: ухудшение оттока водянистой влаги из глаза, неустойчивость внутриглазного давления, повышение уровня офтальмотонуса, глаукоматозную атрофию зрительного нерва, ухудшение зрительных функций.
Диагностика
Патологическое уменьшение легкости оттока внутриглазной жидкости можно обнаружить с помощью тонографии и компрессионных проб.
Неустойчивость внутриглазного давления у больного глаукомой определяют с помощью суточной тонометры, еластотонометрии, нагрузочных и разгрузочных проб.
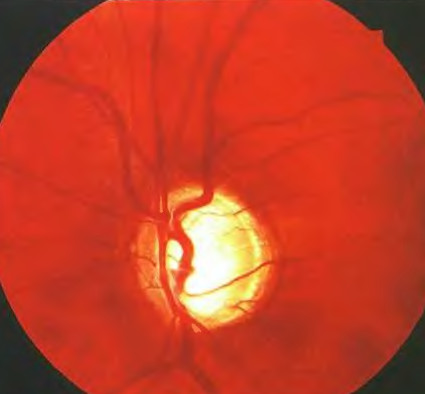
Глаукома как болезнь, которая угрожает зрительным функциям глаза, начинается только после повышения офтальмотонуса, которое в начальной стадии заболевания может быть непостоянным. Под влиянием высокого внутриглазного давления развивается глаукоматозная атрофия зрительного нерва. Эта атрофия захватывает как нервные волокна так и опорную ткань во внутриглазной части зрительного нерва, а также непосредственно позади решетчатой пластинки. Поэтому клинически глаукоматозная атрофия проявляется не только побледнением диска зрительного нерва, но и его экскавацией.
Патогномоничными для глаукомы являются изменения поля зрения: увеличивается слепое пятно, возникает дугообразная скотома в зоне Бьеррума, сужение поля зрения в верхненосовом сегменте.
Только после этого происходит стойкое нарушение других зрительных функций: снижение остроты зрения, ухудшение темновой адаптации, меняется критическая частота слияния мерцаний.
Острый приступ глаукомы
Особое внимание привлекает проявление глаукомы, которую назвали острым приступом. С него может начаться болезнь. Острый приступ может возникнуть в начальной стадии ее развития и даже тогда, когда глаз совсем ослеп. Во время острого приступа на первый план выступает тяжесть общих явлений. Характерной чертой его является внезапность. Возникает боль, бывают тошнота, рвота (часто повторная), общее состояние тяжелое, температура тела повышается до 38 ° С, сон и аппетит отсутствуют.
Объективные признаки: веки набухшие, наблюдают слезотечение, выраженную застойную гиперемию и отек соединительной оболочки глазного яблока, роговица мутная, неравномерная. Передняя камера мелкая, радужная оболочка теряет свой рисунок, зрачок расширен, иногда неправильной формы, на свет не реагирует, острота зрения резко снижена или совсем отсутствует. Во время пальпаторного измерения глазного давления глаз твердый как камень.
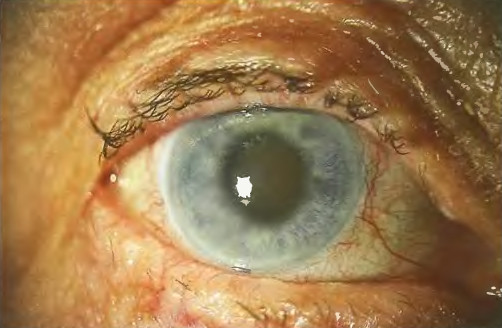
Если острый приступ случается у больного впервые, то общие тяжелые проявления могут привести к установлению ошибочного диагноза. Бывают и отклонения от описанной выше клинической картины острого приступа, когда преобладают глазные симптомы. В таких случаях острый приступ глаукомы можно перепутать с другим глазным заболеванием — острым иридоциклитом. Такая ошибка трагична, так как лечение острого приступа глаукомы и иридоциклита совершенно разные, а именно: если при иридоциклите употребляют лекарства, максимально расширяющие зрачок (атропин и другие мидриатики),то при глаукоме эти лекарства абсолютно противопоказаны и, наоборот, надо применять медикаменты, сужающие зрачок. Употребление атропина при глаукоме может даже вызвать острый приступ.
Лечение острого приступа
Лечение острого приступа глаукомы в течение первых суток энергичное консервативное, но окончательное лечение — только оперативное. Чем раньше будет сделана операция, тем лучше будут ее последствия. Поэтому оставлять больных на месте надо как можно меньше, лишь на время организации транспорта. Неотложные меры предусматривают:
1. В течение первого часа каждые 15 мин закапывать 1-2% раствор пилокарпина или любого другого миотического средства.
2. В течение следующих 2 ч — через 30 мин.
3. Отвлекающая терапия: горячие ножные ванны, пиявки на висок со стороны больного глаза, солевое слабительное, успокоительные препараты.
4. Осмотерапия: 0,4 г диакарба перорально, гипертонический раствор внутривенно.
Вторичная глаукома
Вторичная глаукома возникает в глазу после любого его заболевания. Причина ее ясна: это перенесенные заболевания глаза, последствия которых легко выявляются. Ими могут быть: запущенные иридоциклиты с заращением зрачка, травмы, осложненные вывихами хрусталика, после тромбоза центральной вены сетчатки, нелеченная отслойка сетчатки. Вторичная глаукома не ограничена возрастом, она встречается как у взрослых, так и у детей. Лечение заключается в устранении причины появления высокого глазного давления.
Подозрение на глаукому
Тактика медицинских работников в случае установленного диагноза «подозрение на глаукому» заключается в обязательном направлении таких больных к окулисту один раз в два месяца, а также в активном выявлении и лечении заболеваний, которые могут вызвать повышение внутриглазного давления.
Лечение глаукомы
Методы консервативного лечения глаукомы должны быть комплексными, патогенетически ориентированными и предусматривать:
1. Меры, направленные на ликвидацию глаукомного процесса, снижения глазного давления, улучшения окислительно-восстановительных процессов путем применения местных и общих гипотензивных препаратов.
2. Общее оздоровление организма.
3. Лечение сопутствующих заболеваний.
4. Активное диспансерное наблюдение и контролируемое систематическое лечение больных.
Методы хирургического лечения направлены на снижение внутриглазного давления. Такие операции изменяют условия циркуляции водянистой влаги в глазу и создают новый уровень гидродинамического равновесия. Их разделяют на фистулизирующие (склерэктомия), и такие, что нормализуют циркуляцию водянистой влаги в глазу (иридектомия, гониотомия, иридоциклоретракция), и на операции при злокачественной глаукоме.
Перечень медикаментов, применение которых противопоказано при глаукоме: аэрон, амизил, амилнитрит, амитриптилин, астматол, апрофен, арпенал, атропин, бекарбон, беллатаминал, бензацин, бензогексоний, вицеин, гоматропин, диазепам, дипрофен, эринит, имизин, камфоний, келатрин, Корбела , кортикостероиды (длительное применение), кофеин, кофетамин, либриум, мебедрол, месфенал, метамизил, мепанит, метацин, нанофин, натрия нитрит, нитранол, нитросорбид, палюфин, Пирилен, платифиллин, препараты красавки, ридинол, скополамин, солутан, спазмолитин, сукратбел , тепафелин, тифен, триптизол, тропацин, циклодол, цистеин.
Диспансеризация больных
Диспансеризация больных глаукомой предусматривает принятие следующих основных мероприятий:
1. Систематический контроль за состоянием больного.
2. Рациональное лечение глаукомы и сопутствующих заболеваний.
3. Трудоустройство больного и оздоровление бытовых условий, в которых он находится.
4. Санитарно-просветительская работа среди населения и больных глаукомой.
Профилактика глаукомы
Профилактика глаукомы заключается в раннем выявлении больных путем медицинских осмотров и проведения тонометрии у лиц старше 40 лет один раз в 3 года.
Больные глаукомой находятся на контролируемом систематическом лечении. Таким больным рекомендуют выполнять зрительную работу на близком расстоянии (сужение зрачка способствует снижению внутриглазного давления), регулировать работу кишечника путем солевых слабительных (повышает молекулярную концентрацию крови и ведет к снижению внутриглазного давления), употреблять жидкость не более 4 стакана в сутки, в рационе должна преобладать растительная пища.
Больным не рекомендуют выполнять работу при плохом освещении и в темноте, работу с химическими аэрозолями, принимать горячие блюда, алкоголь.
Только раннее диагностированное и вовремя начатое систематическое лечение могут отдалить трагический конец этой тяжелой болезни — слепоту.
Уход за больными глаукомой имеет ряд особенностей. Во время выполнения лечебных процедур всегда необходимо контролировать состояние офтальмотонуса (хотя бы пальпаторно), строго соблюдать режим выполнения этих процедур, быть готовыми к психоэмоциональным расстройствам у больных. Особого внимания требуют больные с резко сниженной остротой зрения, а также слепые вследствие глаукомы.