 Для большинства кератитов характерна общая симптоматика, которая включает субъективные и объективные признаки. Светобоязнь, слезотечение, блефароспазм, чувство инородного тела под верхним веком, снижение остроты зрения при центральной локализации процесса в роговице — это субъективные признаки, которые в сочетании с перикорнеальной инъекцией называются роговичным синдромом.
Для большинства кератитов характерна общая симптоматика, которая включает субъективные и объективные признаки. Светобоязнь, слезотечение, блефароспазм, чувство инородного тела под верхним веком, снижение остроты зрения при центральной локализации процесса в роговице — это субъективные признаки, которые в сочетании с перикорнеальной инъекцией называются роговичным синдромом.
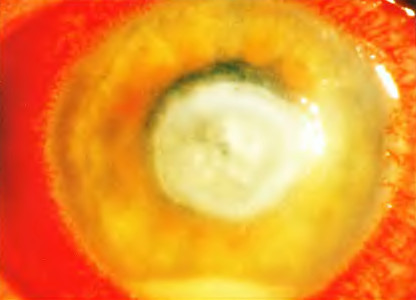
Среди кератитов наиболее тяжелое течение имеет язва роговицы (ulcus corneae). Она возникает при повреждении целостности эпителия роговицы (часто встречается при попадании в конъюнктивальный мешок инородных тел) и дальнейшем углублении инфекции (стафилококк, стрептококк, пневмококк). Различают следующие виды язв: простые, гнойные и ползучие.
Ползучую язву роговицы вызывает пневмококк, который может находится в слезном пузыре (при хронических дакриоциститах). Течение ползучей язвы роговицы имеет два периода.
Прогрессивный период — в роговой оболочке имеется дефект с инфильтрированым дном и краями.
Регрессивный период — наступает в разные сроки, в зависимости от тяжести процесса, состояния реактивности организма и лечения.
В прогрессивный период инфильтрация может распространяться по поверхности и вглубь, эпителий роговицы обрывается по краю инфильтрата. Ползучая язва роговицы в этом периоде характеризуется наличием прогрессивного и регрессивного краев. Прогрессивный край немного приподнят, подрыт и окружен полоской гнойной инфильтрации. Противоположный — регрессивный — чистый. Дно язвы покрыто грязно-желтым инфильтратом. Вокруг язвы роговица отечная и диффузно-мутная. Язва увеличивается за счет распространения по поверхности прогрессивного ее края.
При прогрессировании вглубь и разрушении слоев рогивицы деструкция постепенно доходит до десцеметовой оболочки, одним из свойств которой является эластичность и способность долго противостоять инфекции. Под действием давления жидкости со стороны передней камеры десцеметовая оболочка выпячивается вперед в виде пузырька — черной точки на фоне инфильтрации ткани язвы, возникает грыжа десцеметовой оболочки (десцеметоцеле).
Впоследствии может наступить перфорация десцеметовой оболочки, сопровождающаяся истечением влаги передней камеры. В перфоративное отверстие может выпасть радужная оболочка, или только защемится в нем. При этом инфекция может попасть внутрь глаза, где находит условия для развития, и возникает очень тяжелое осложнение, которое обычно приводит к гибели глаза (гнойное воспаление всех оболочек глаза — панофтальмит).
Язва роговой оболочки в прогрессивном периоде всегда сопровождается воспалением радужной оболочки (ирит), которое проявляется сужением зрачка, изменением цвета и рисунка радужной оболочки. Особенно это наблюдается при ползучей язве роговицы, когда вследствие токсического поражения радужной оболочки с ее сосудов могут выходить лейкоциты и оседать на дно передней камеры в виде гноя (гипопион). Гной этот не содержит возбудителей, он стерильный вследствие своего происхождения.
Признаками регрессивного периода являются:
1) стихание воспалительных явлений, очищение дна язвы, уменьшение инфильтрации ее краев, уменьшение отека роговицы вокруг язвы; 2) развитие в роговице поверхностных сосудов, отходящих от лимба к ближайшему краю язвы; 3) эпителизация язвы: постепенно по краям появляется блеск, и язва принимает вид блестящего углубление на поверхности роговицы без признаков инфильтрации (фасетка). Позже под эпителием развивается рубцовая ткань, которая заполняет дефект до уровня остальной роговой оболочки.
Последствия воспалительных заболеваний роговицы — течение воспалительных заболеваний может завершаться образованием на роговице рубцового помутнения. В зависимости от интенсивности воспалительного процесса, в роговице могут образовываться рубцовые помутнения: облачко, пятно, бельмо.
Лечение язвы роговицы глаза у человека.
Мидриатики, антибиотики местно — капли (сигницеф, ципромед, тобрекс, флоксал, цилоксан, офтаквикс, вигамокс) ежечасно, нестероидные противовоспалительные препараты (диклоф, индоколлир), реперативные (офтолик, корнерегель).
При малых периферических инфильтратах альтернативой является ципрофлоксацин 0,3% по 2 капли каждые 15 мин. в течение 6 ч., затем по 2 капли каждые ЗО мин. Субконьюнктивально (в тяжелых случаях) вводят гентамицин (20-40 мг) и цефазолин (100 мг) или ванкомицин (25 мг). При тяжелом течении процесса — антибиотики широкого спектра действия, системно (согласно инструкции). При перфорации роговицы показана сквозная кератопластика.
В случаях тяжелого течения язвы с образованием гипопиона применяют хирургическое вмешательство — парацентез: по лимбу копьевидным ножом, чаще в нижнем отделе, разрезают роговицу, выпуская содержимое переднеи камеры. Цель парацентеза не только удалить гной из передней камеры, но и создать гипотонию, при которой улучшается питание роговицы. При этом к передней камере притекает новая жидкость, насыщенная бактерицидными веществами и антителами, оживляется обмен жидкости постоянно омывает заднюю поверхность роговицы. Можно прижигать дно и прогрессивный край язвы. В последние годы применяется также криотерапия, которая способствует быстрому отторжению некротических масс: металлический стержень с пластмассовой ручкой охлаждают до температуры -50-70 °, аппликации стержня наносят на поверхность язвы с экспозицией 3-5 с.
Меры, применяемые с целью улучшения питания роговицы:
1) субконъюнктивальные инъекции крови;
2) закапывание аскорбиновой кислоты с рибофлавином, глюкозой, офтолик, корнерегель, солкосерил гель
3) важно снять боль, этому способствует применение хинина 1%, что ускоряет эпителизацию;
4) с целью воздействия на трофическую иннервацию роговицы применяется новокаиновая блокада — перивазальная (по ходу поверхностной височной артерии вводят 4-5 мл 0,5% раствора новокаина), супраорбитальна (2% раствор новокаина — 2 мл в область супраорбитального вырезки), перилимбальная (2% раствор новокаина — 0,5% под конъюнктиву вокруг лимба), ретробульбарно (2% раствор новокаина — 2 мл ретробульбарная).
Общие средства. Обогащение организма витаминами группы А — 50000 ЕД в сутки, С — по 0,5 г в день, группы В — по 10-20 мг в день). С самого начала заболевания рекомендуется тканевая терапия в виде подкожных инъекций, антибиотики широкого спектра действия. Показана также осмотерапия. На стадии регенерации полезные кортикостероиды в небольших дозах для нежного рубцевания, ферментативные, тканевые препараты. Через 6-12 месяцев для ликвидации бельма проводят кератопластику или кератопротезирование.
Профилактика. При малейших повреждениях роговицы показаны инстилляции в конъюнктивальный мешок антисептических капель.